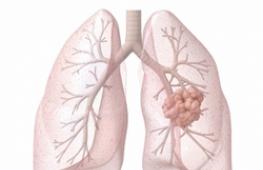
Неотложные состояния при заболеваниях органов дыхания. Доврачебная помощь при заболеваниях и отравлениях Неотложные состояния дыхательной системы
Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru/
Неотложное состояние при заболевании органов дыхания
Введение
бронхиальный астма легочный
Ряд угрожающих жизни состояний возникает вследствие существенных проблем с органами, относящимися к дыхательной системе. Без кислорода человек может прожить несколько минут, причем в первую очередь от его недостатка страдает головной мозг. Известны случаи, когда человек, поздно выведенный из состояния так называемой клинической смерти, при котором отсутствуют дыхание и кровообращение, сохраняет лишь вегетативные функции и не проявляет сознательной деятельности. Поэтому все случаи тяжелых дыхательных расстройств являются состояниями, при которых необходима неотложная помощь.
Неотложная помощь при заболеваниях органов дыхания может потребоваться при астматическом статусе, пневмоторексе, острой дыхательной недостаточности и других болезнях, чреватых тяжкими последствиями.
Неотложные состояния при заболеваниях органов дыхания связаны с развитием острой легочной недостаточности.
По этиологии и патогенезу острую легочную недостаточность подразделяют, в основном, на три группы:
1) острая легочная недостаточность вследствие обтурации дистальных отделов бронхиального дерева (астматический статус, оронхиолит и др.);
2) острая легочная недостаточность вследствие резкого уменьшения дыхательной поверхности легких (острые пневмонии, тромбоэмболия легочной артерии, спонтанный пневмоторакс, ателектаз легкого, экссудативный плеврит);
3) расстройства дыхания вследствие обтурации верхних дыхательных путей, трахеи и крупных бронхов (дифтерия гортани, отек Квинке, ожоги верхних дыхательных путей, инородные тела трахеи и бронхов).
Глава 1. Острая дыхательная недостаточность
1.1 Причины заболевания
Острой дыхательной недостаточностью (ОДН) называют синдром, при котором нарушается функция внешнего дыхания (поступления кислорода в дыхательные пути), как следствие - не обеспечивается необходимый газообмен в легких (т. е. нарушается поступление кислорода и удаление углекислого газа). На фоне данного синдрома существенно (порой критически) уменьшается содержание кислорода в крови и тканях, а уровень содержания углекислого газа в крови увеличивается. Такое состояние является жизнеугрожающим и без своевременной медицинской помощи может привести к летальному исходу.
Данный синдром вызывается множеством отдельных причин и их сочетаний.
Острая дыхательная недостаточность развивается при нарушении проходимости дыхательных путей на разных уровнях. Это порой связано с инородными телами, легочным кровотечением.
Острая дыхательная недостаточность может быть связана с нарушениями дыхания на фоне коматозного состояния любого происхождения, при черепно-мозговой травме, менингите и т. д. Она способна развиться в связи с нарушением обмена газов через мембрану альвеол легких при пневмониях, ателектазе легких, экссудативном плеврите, часто прогрессирует на фоне нарушений гемодинамики; вероятны смешанные формы острой дыхательной недостаточности.
Возможно развитие нервно-мышечной формы острой дыхательной недостаточности при поражении дыхательных мышц, нервов или спинного мозга.
Причины классифицируются в зависимости от основных патогенетических механизмов развития данного синдрома:
1) вследствие угнетения дыхательного центра: наркоз, отравление (барбитураты, морфин, транквилизаторы и прочее), сдавление или гипоксия мозга (инсульты, опухоли и отек головного мозга);
2) травмы грудной клетки, гематоракс (скопление крови в плевральной полости), пневмоторакс (скопление воздуха в плевральной полости), гидроторакс (скопление воды в плевральной полости), кифосколиоз (нарушение осанки), метеоризм;
3) крупозная пневмония, аспирация водой (утопление);
4) полиомиелит, столбняк, ботулизм;
5) аспирация инородными телами, отек слизистой при ожогах, бронхиальная астма;
6) кардиогенные, геморрагические, травматические шоковые состояния; перитонит, панкреатит, уремия; кетоацидотическая кома, брюшной тиф и прочее. Киселенко Т.Е., Назина Ю.В., Могилева И.А. Болезни органов дыхания. - Ростов-на-Дону: Феникс, 2005.
Существуют первичная и вторичная ОДН.
Первичная ОДН - нарушение функции аппарата внешнего дыхания и регулирующих его систем:
1. болевой синдром с угнетением внешнего дыхания (перелом рёбер, торакотомия);
2. нарушение проходимости верхних дыхательных путей:
- бронхит и бронхиолит с гиперсекрецией слизи и развитием обтурационных ателектазов
- отёк гортани
- инородное тело
- аспирация
- травмы верхних дыхательных путей;
3. недостаточность функционирования лёгочной ткани:
- массивная бронхопневмония
- ателектазы;
4. нарушение центральной регуляции дыхания:
- черепно-мозговая травма
- электротравма
- передозировка наркотиков, аналептиков;
5. недостаточная функция дыхательной мускулатуры:
- полиомиелит, столбняк, ботулизм
- остаточное действие мышечных релаксантов.
Вторичная ОДН - поражения, которые не входят в анатомический комплекс дыхательного аппарата: Киселенко Т.Е., Назина Ю.В., Могилева И.А. Болезни органов дыхания. - Ростов-на-Дону: Феникс, 2005.
- массивные невозмещённые кровопотери, анемия;
- острая сердечная недостаточность с отёком лёгких;
- эмболии и тромбозы ветвей лёгочной артерии;
- внутриплевральные и внеплевральные сдавления лёгких;
- паралитическая непроходимость кишечника;
- пневмоторакс;
- гидроторакс.
1.2 Основные симптомы при заболеваниях органов дыхания
Первые признаки острой дыхательной недостаточности малоинформативны - это возбуждение, беспокойство или же, наоборот, заторможенность и вялость больного. Наиболее ранним симптомом недостатка кислорода в организме является синюшность кожи и слизистых оболочек, которая усиливается при любых физических нагрузках. Дыхание у пациента - стонущего характера, его ритм нарушен, в акте дыхания участвуют вспомогательные мышцы (во время вдоха напрягаются мышцы шеи, втягиваются мягкие ткани надключичной области и межреберий). У больного присутствуют учащенное сердцебиение, повышенное артериальное давление. Нарастание степени тяжести острой дыхательной недостаточности характеризуется появлением судорог, признаков угнетения деятельности центральной нервной системы, в ряде случаев - непроизвольным мочеиспусканием.
Острая дыхательная недостаточность, связанная с нарушениями в малом круге кровообращения, проявляется характерными признаками отека легких. Над всей поверхностью грудной клетки выслушиваются хрипы мелко- и среднепузырчатого характера, изо рта больного выделяется мокрота розоватого цвета; у человека нарастают частота пульса, одышка и синюшность кожи, слизистых.
По выраженности нарушений функций общего дыхания и газообмена в легких принято выделять 4 степени дыхательной недостаточности: Киселенко Т.Е., Назина Ю.В., Могилева И.А. Болезни органов дыхания. - Ростов-на-Дону: Феникс, 2005.
- I степень дыхательной недостаточности (компенсаторная) определяется одышкой с затрудненным вдохом, учащением сердечного ритма и повышением артериального давления; возможно развитие одышки без нарушения соотношения продолжительности вдоха и выдоха;
- II степень дыхательной недостаточности (субкомпенсаторная) проявляется синюшностью кожных покровов и слизистых оболочек и включением в дыхание вспомогательных мышц;
- III степень дыхательной недостаточности (декомпенсаторная) характеризуется резкой одышкой, урежением дыхания и нарушением его ритма. Повышается участие вспомогательной мускулатуры при акте дыхания, учащение пульса становится выраженным, артериальное давление существенно падает. Сознание может быть нарушено; не исключено наличие приступов судорог;
IV степень дыхательной недостаточности называется также гипоксической комой. При ней отмечается критически редкое дыхание, временами - его отсутствие. Окраска кожи и слизистых оболочек - синюшная по всему телу, артериальное давление снижается до угрожающих жизни показателей, могут наступить резкое угнетение дыхательного центра и остановка дыхания и сердечной деятельности.
1.3 Первая помощь
Неотложная помощь человеку с острой дыхательной недостаточностью напрямую зависит от ее степени и формы. Реанимационные мероприятия в терминальной стадии острой дыхательной недостаточности (при гипоксической коме), как правило, малоэффективны, поэтому особую важность представляет терапия острой дыхательной недостаточности на ранних стадиях
До момента выяснения ее причины больному строго противопоказано введение седативных, снотворных и нейролептических препаратов, а также наркотических обезболивающих средств. Непременно следует вызвать бригаду "скорой медицинской помощи". Пациент должен быть незамедлительно госпитализирован в профильное отделение стационара.
Больного необходимо уложить с приподнятым изголовьем для облегчения дыхания. Следует снять стесняющую грудную клетку одежду, расстегнуть ворот, ремень и т. д.
Если у пациента имеются съемные зубные протезы, то их удаляют. Прием пищи и жидкости в этом состоянии запрещен. Требуется обеспечить доступ свежего воздуха в помещение.
К числу наиболее простых мероприятий для устранения дыхательной недостаточности при травмах грудной клетки относятся обезболивание (вводят 2 мл трамадола, 2-4 мл 50 %-ного раствора метамизола натрия внутривенно или внутримышечно), а также подача кислорода через маску или носовой катетер. Предварительно нужно восстановить проходимость дыхательных путей - отсосать кровь, слюну, слизь и по возможности удалить инородные тела.
При остановке сердечной деятельности и дыхания проводят реанимационные мероприятия.
Дальнейшую медикаментозную помощь оказывают медработники в зависимости от причин острой дыхательной недостаточности.
Лечение данного состояния зависит от причины приведшей к его развитию. При инородном теле, или спазме голосовой щели, выполняют коникотомию. При пневмотораксе, герметизируют плевральную полость. В случае отравления гемическими ядами, используют специфические антидоты. При выраженном бронхоспазме применяют глюкокортикостероиды.
Глава 2. Приступ бронхиальной астмы
2.1 Причины заболевания органов дыхания
Бронхиальная астма проявляется периодически возникающими приступами удушья. Их частота и продолжительность зависят от тяжести заболевания.
Бронхиальная астма -- хроническое воспалительное заболевание дыхательных путей с участием разнообразных клеточных элементов. Ключевым звеном является бронхиальная обструкция (сужение просвета бронхов), обусловленная специфическими иммунологическими (сенсибилизация и аллергия) или неспецифическими механизмами, проявляющаяся повторяющимися эпизодами свистящих хрипов, одышки, чувства заложенности в груди и кашля. Бронхиальная обструкция обратима частично или полностью, спонтанно или под влиянием лечения. По оценкам ВОЗ, 235 миллионов человек страдают от астмы. Для лечения используются симптоматические препараты, предназначенные для купирования приступа, и препараты базовой терапии, воздействующие на патогенетический механизм заболевания. Грозное осложнение заболевания -- астматический статус. Основополагающим документом является GINA -- глобальная стратегия лечения и профилактики бронхиальной астмы.
По статистике Всемирной Организации Здравоохранения (ВОЗ), количество пациентов с бронхиальной астмой насчитывается от 4 до 10% населения на Земле. Наиболее высокий процент из которых составляют жители Великобритании, Новой Зеландии, Кубы, что обусловлено, прежде всего, местной флорой, а также высокой концентрацией аллергенов, переносимых на данные территории воздушными массами океана. На территории России, процент заболеваемости взрослых составляет до 7%, детей - до 10%.
Рост заболеваемости астмой замечен со средины 1980х годов. Среди причин отмечается ухудшение экологической обстановки - загрязнение воздуха нефтепродуктами, ухудшение качества пищи (ГМО), а также малоподвижный образ жизни.
В первый вторник мая, с 1998 года, ВОЗ учредила всемирный день по борьбе с астмой, который проводится под эгидой глобальной инициативы по бронхиальной астме (Global Initiative for Asthma, GINA).
Контакт с аллергеном, тяжелая физическая нагрузка, пребывание в помещении душном или с загрязненным воздухом, сильные запахи провоцируют развитие приступа у больных бронхиальной астмой. Приступ удушья способен развиться у них и при эмоциональной нагрузке, резких перепадах температуры атмосферного воздуха, в очень ветреную погоду. Еще одной причиной могут быть сопутствующие инфекционные заболевания дыхательной системы.
Количество причин достаточно большое. Тем не менее, все они делятся на 2 группы - внешние и внутренние.
Внешние причины бронхиальной астмы:
1. Пыль. Домашняя пыль имеет в своем составе большое количество различных частиц и микроорганизмов - отмершие частички кожи, шерсть, химические вещества, пыльца растений, пылевые клещи и их экскременты. Все эти частички пыли, особенно пылевые клещи, являются известными аллергенами, которые при попадании в бронхиальное дерево, провоцируют приступы бронхиальной астмы.
2. Плохая экологическая обстановка. Врачи отмечают, что жители промышленных районов, городов, где присутствует большое количество дыма, выхлопных газов, вредных испарений, а также люди, проживающие в местах с холодным влажным климатом, болеют бронхиальной астмой чаще, нежели жители сел и мест, с сухим и теплым климатом.
3. Профессиональная деятельность. Замечен повышенный процент болеющих астмой среди работников на химическом производстве, мастеров по работе со строительными материалами (особенно штукатуркой, гипсокартоном, краской, лаком), работников в плохо проветриваемых и загрязненных помещениях (офисы, склады), мастеров салонов красоты (работа с ногтями, покраска волос).
4. Курение. Систематическое вдыхание дыма табачных изделий, курительных смесей, приводят к развитию патологических изменений слизистой оболочки органов дыхания, из-за чего, у курильщиков часто отмечаются такие болезни, как - хронический бронхит, бронхиальная астма, рак.
5. Бытовая химия и средства по уходу за собой. Многие чистящие и моющие средства, а также средства по уходу за собой (лак для волос, туалетная вода, освежитель воздуха) имеют в своем составе химические вещества, которые могут развить приступы кашля, удушья, иногда астмы.
6. Заболевания органов дыхания. Такие болезни, как хронический бронхит, трахеит, пневмония, а также их возбудители - инфекция, способствуют развитию воспалительных процессов в слизистых и нарушению гладкомышечных компонентов органов дыхания, обструкции бронхов.
7. Лекарственные препараты. Прием некоторых лекарственных препаратов способны также нарушить нормальную деятельность бронхиального столба и привести к приступам астмы, особенно среди таких средств отмечены «Аспирин» и другие препараты из ряда нестероидных противовоспалительных (НПВП).
8. Стресс. Частые стрессовые ситуации, а также неумение преодолевать и адекватно реагировать на различные проблемы приводят к стрессам. Стрессы способствуют ослаблению иммунной системы, из-за чего организму сложнее справляться с аллергенами и другими патологическими факторами, способными привести к развитию бронхиальной астмы.
9. Питание. Отмечено, что при полноценном питании, преимущественно пищей, растительного происхождения, обогащенной витаминами и микроэлементами - свежие фрукты, овощи, соки, пища при минимальной термической обработке, минимизирует гиперактивность организма на аллергены, тем самым и уменьшается и риск развития астмы. Кроме того, такая пища улучшает течение бронхиальной астмы. Вызвать приступы астмы также могут пищевые добавки, например - сульфиты, которые являются консервантами, применяемыми многими производителями в вине и пиве.
Внутренние причины бронхиальной астмы:
1. Наследственная предрасположенность. При наличии у будущих родителей бронхиальной астмы, существует риск появления данной болезни и у ребенка, причем не важно, в каком возрасте после его рождения. Врачи отмечают, что процент заболеваний астмой при наследственном факторе составляет около 30-35%. Если установлен наследственный фактор, такую астму еще называют - атопическая бронхиальная астма.
2. Нарушения в работе вегетативной нервной системы (ВНС), иммунной и эндокринной системы.
2.2 Симптомы при заболеваниях
Самым главным проявлением бронхиальной астмы являются приступы удушья с хрипящим дыханием. Перед приступом появляются насморк, зуд в носоглотке, сухой кашель, чувство давления за грудиной. Астматический приступ развивается почти сразу же после контакта с аллергеном и быстро прекращается после его исчезновения. Приступы бронхиальной астмы, вызванные бытовым аллергеном, обычно протекают легче, чем вызванные инфекцией. В конце приступа во время кашля выделяется небольшое количество прозрачной вязкой мокроты.
Затянувшийся приступ способен перейти в астматический статус. Он может развиваться при любой разновидности бронхиальной астмы. Для него характерны быстрое нарастание одышки и признаков дыхательной недостаточности, отсутствие эффекта от введения таких препаратов, как адреналин, эфедрин, бронхорасширяющих ингаляторов (фенотерола, орципреналина сульфата) и др.
Астматический статус делится на три стадии. При I стадии развивается приступ удушья, который не снимается вышеперечисленными препаратами. При II стадии происходит нарастание дыхательной недостаточности. При III стадии развивается кома: у больного отмечается потеря сознания, дыхание становится глубоким, выдох удлинен, нарастает синева кожных покровов, артериальное давление падает.
2.3 Первая помощь
Требуется немедленное устранение контакта больного с аллергеном. Нужно расстегнуть стесняющую грудь одежду, обеспечить доступ свежего воздуха. Горячие ванны для рук и ног помогают облегчить дыхание.
Показано введение подкожно таких препаратов, как 0,5-1 мл 1%-ного раствора адреналина гидрохлорида, 0,5-1 мл 5%-ного раствора эфедрина гидрохлорида. Эффективны для восстановления нормального дыхания ингаляции фенотерола, орципреналина сульфата, сальбутамола. Внутривенно вводят 10 мл 2,4%ного раствора эуфиллина в 10-20 мл 0,9 %-ного раствора натрия хлорида.
Если отсутствует эффект от вышеперечисленных мер, то значит, развился астматический статус. В этом случае внутривенно очень медленно вводят гормональные препараты (60-150 мг преднизолона, 100-500 мг гидрокортизона).
Преднизолон также назначают внутрь на период астматического состояния. Проводят капельное введение растворов, уменьшающих интоксикацию. Применяют средства, расширяющие бронхи (эуфиллин), отхаркивающие средства (препараты, содержащие йод, и др.). Проводят ингаляции кислородом и теплые паровые ингаляции физиологическим раствором, массаж грудной клетки.
При развитии астматического статуса II стадии, кроме вышеперечисленных методов лечения, внутривенно вводят гепарин для улучшения текучести крови. Если в ней происходит быстрое нарастание содержания углекислого газа, что подтверждается лабораторным исследованием крови, то начинают аппаратную искусственную вентиляцию легких. Киселенко Т.Е., Назина Ю.В., Могилева И.А. Болезни органов дыхания. - Ростов-на-Дону: Феникс, 2005.
При последней стадии астматического статуса на фоне постоянного проведения искусственной вентиляции легких кислородно-воздушной смесью каждые 30 мин дыхательные пути промывают антисептиками, физиологическим раствором. Продолжают капельное введение лекарственных растворов и гормонов.
Больные с тяжелыми приступами бронхиальной астмы и астматическим статусом должны быть госпитализированы.
Глава 3. Тромбоэмболия легочной артерии
3.1 Причины заболевания
Тромбоэмболия легочной артерии (ТЭЛА) - это острая закупорка основного ствола или ветвей легочной артерии эмболом (тромбом) или иными объектами (капли жира, частицы костного мозга, опухолевые клетки, воздух, фрагменты катетеров), приводящая к резкому снижению легочного кровотока.
Установлено, что источником венозного эмбола в 85 % случаев является система верхней полой вены и вены нижних конечностей и малого таза, значительно реже - правые отделы сердца и вены верхних конечностей. В 80-90 % случаев у больных выявляют предрасполагающие к ТЭЛА факторы, наследственные и приобретенные. Наследственные предрасполагающие факторы связаны с мутацией определенного локуса хромосом. Врожденную предрасположенность можно заподозрить, если необъяснимый тромбоз возникает в возрасте до 40 лет при наличии сходной ситуации у близких родственников.
Приобретенные предрасполагающие факторы: Киселенко Т.Е., Назина Ю.В., Могилева И.А. Болезни органов дыхания. - Ростов-на-Дону: Феникс, 2005.
1) заболевания сердечно-сосудистой системы: застойная сердечная недостаточность, мерцательная аритмия, клапанные пороки сердца, ревматизм (активная фаза), инфекционный эндокардит, гипертоническая болезнь, кардиомиопатии; во всех случаях ТЭЛА возникает тогда, когда патологический процесс поражает правые отделы сердца;
2) вынужденная обездвиженность сроком не менее 12 недель при переломах костей, парализованных конечностях;
3) длительный постельный режим, например при инфаркте миокарда, инсульте;
4) злокачественные новообразования; наиболее часто ТЭЛА возникает при раке поджелудочной железы, легких, желудка;
5) оперативные вмешательства на органах брюшной полости и малого таза, нижних конечностях; особенно коварен своими тромбоэмболическими осложнениями послеоперационный период в связи с использованием постоянного катетера в центральной вене;
6) прием некоторых лекарственных препаратов: пероральных контрацептивов, мочегонных средств в высоких дозах, заместительная гормональная терапия; бесконтрольное употребление мочегонных и слабительных средств вызывает обезвоживание организма, сгущение крови и значительно повышает риск тромбообразования;
7) беременность, оперативное родоразрешение;
8) сепсис;
9) тромбофилические состояния - это патологические состояния, связанные со склонностью организма к образованию тромбов внутри сосудов, что обусловлено расстройствами механизмов свертывающей системы крови; существуют врожденные и приобретенные тромбофилические состояния;
10) антифосфолипидный синдром - это симптомокомплекс, характеризующийся появлением в организме специфических антител к фосфолипидам, являющимся составной частью клеточных мембран, собственных тромбоцитов, клеток эндотелия, нервной ткани; в результате каскада аутоиммунных реакций происходит разрушение этих клеток и высвобождение биологически активных агентов, что, в свою очередь, является основой патологического тромбообразования различной локализации;
11) сахарный диабет;
12) системные заболевания соединительной ткани: системные васкулиты, системная красная волчанка и др.
3.2 Основные симптомы
Остро возникшая одышка, учащенное сердцебиение, падение артериального давления, боль в грудной клетке у лиц с факторами риска тромбоэмболий и проявлениями тромбоза вен нижних конечностей заставляют заподозрить ТЭЛА.
Главный признак ТЭЛА - одышка. Для нее характерны внезапное возникновение и различная степень выраженности: от нехватки воздуха до заметного удушья с посинением кожи. В большинстве случаев это "тихая" одышка без шумного дыхания. Больные предпочитают находиться в горизонтальном положении, не ищут себе удобного положения.
Боли в грудной клетки - второй по частоте возникновения симптом ТЭЛА. Продолжительность приступа боли может быть от нескольких минут до нескольких часов. При эмболии мелких ветвей легочной артерии болевой синдром способен отсутствовать или быть не выражен. Тем не менее не всегда прослеживается зависимость интенсивности болевого синдрома от калибра закупоренного сосуда. Иногда тромбоз мелкого сосуда может давать инфарктоподобный болевой синдром. Если в патологический процесс вовлекается плевра, возникают плевральные боли: колющие, связанные с дыханием, кашлем, движениями туловища.
Нередко встречается абдоминальный синдром, обусловленный, с одной стороны, правожелудочковой сердечной недостаточностью, а с другой - рефлекторным раздражением брюшины с вовлечением диафрагмального нерва. Абдоминальный синдром проявляется разлитыми или четко определяемыми болями в области печени (в правом подреберье), тошнотой, рвотой, отрыжкой, вздутием живота.
Кашель появляется спустя 2-3 суток после возникновения ТЭЛА. Он выступает признаком инфарктной пневмонии. У 25-30 % больных при этом наблюдается отхождение кровавой мокроты.
Немаловажным является повышение температуры тела. Обычно она растет с первых часов заболевания и достигает субфебрильных цифр (до 38 °C).
При осмотре больного бросается в глаза синюшность кожных покровов. Чаще всего синюшная кожа имеет пепельный оттенок, но при массивной ТЭЛА возникает эффект "чугунного" цвета на лице, шее, верхней половине туловища. Кроме этого, ТЭЛА всегда сопровождают нарушения сердечной деятельности. Кроме учащения пульса, появляются признаки правожелудочковой сердечной недостаточности: набухание и пульсация шейных вен, тяжесть и боль в правом подреберье, пульсация в подложечной области.
При предшествующем ТЭЛА тромбозе вен нижних конечностей сначала появляются боль в области стопы и голени, нарастающая при движении в голеностопном суставе и ходьбе, боль в икроножных мышцах при тыльном сгибании стопы. Отмечают болезненность при ощупывании голени вдоль пораженной вены, видимый отек либо асимметрию окружностей голеней (более 1 см) или бедер (более 1,5 см) на уровне 15 см выше надколенника.
3.3 Первая помощь
Необходимо вызвать "скорую помощь". Следует помочь занять больному сидячее положение или уложить его с приподнятой головой, ослабить стесняющую одежду, удалить зубные протезы, обеспечить доступ свежего воздуха. Пациента по возможности нужно успокоить, не давать ему есть и пить, не оставлять одного.
При выраженном болевом синдроме показаны наркотические анальгетики, которые еще и дополнительно уменьшают одышку. Оптимальным препаратом является 1 %-ный раствор морфина гидрохлорида: 1 мл следует развести до 20 мл изотоническим раствором натрия хлорида. При таком разведении 1 мл полученного раствора содержит 0,5 мг действующего вещества. Вводят препарат по 2-5 мг с интервалом 5-15 мин. Если интенсивный болевой синдром сочетается с выраженным психоэмоциональным возбуждением больного, то можно использовать нейролептаналгезию - 1-2 мл 0,005 % - ного раствора фентанила вводят в сочетании с 2 мл 0,25 %-ного раствора дроперидола. Противопоказанием к нейролептаналгезии является снижение артериального давления. Если болевой синдром не выражен и боли связаны с дыханием, кашлем, изменениями положения тела, что яв ляется признаком инфарктной пневмонии, то целесообразнее воспользоваться ненаркотическими анальгетиками: 2 мл 50 %-ного раствора метамизола натрия или 1 мл (30 мг) кеторолака.
При подозрении на ТЭЛА как можно раньше следует начать антикоагулянтную терапию, так как от этого непосредственно зависит жизнь больного. На догоспитальном этапе одномоментно внутривенно вводят 10 000-15 000 ЕД гепарина. Противопоказанием для назначения антикоагулянтной терапии при ТЭЛА являются активное кровотечение, риск развития жизнеопасных кровотечений, наличие осложнений антикоагулянтной терапии, планируемая интенсивная химиотерапия. При снижении артериального давления показано капельное вливание реополиглюкина (400,0 мл внут ривенно медленно).
В случае развития шокового состояния необходимы прессорные амины (1 мл 0,2 %-ного раствора норадреналина битартрата) под контролем артериаль ного давления ежеминутно. При выраженной правожелудочковой сердечной недостаточности назначают внутривенно допамин в дозировке 100-250 мг/кг массы тела/мин. При выраженной острой дыхательной недостаточности требуются кислородотерапия, бронхолитические средства (5 мл 2,4 %-ного раствора эуфиллина внутривенно медленно, осторожно назначать при артериальном давлении ниже 100 мм рт. ст.). Антиаритмические средства вводят по показаниям. В случае остановки сердца и дыхания следует немедленно приступать к реанимационным мероприятиям.
Заключение
Таким образом, дыхание представляет собой непрерывный биологический процесс, в результате которого происходит газообмен между организмом и внешней средой. Клетки организма нуждаются в постоянной энергии, источником которой являются продукты процессов окисления и распада органических соединений. Кислород участвует во всех этих процессах, и клетки организма постоянно нуждаются в его притоке. Из окружающего нас воздуха в организм кислород может проникнуть сквозь кожу, но лишь в небольших количествах, совершенно недостаточных для поддержания жизни. Основное его поступление в организм обеспечивает дыхательная система. С помощью дыхательной системы осуществляется также выведение углекислого газа - продукта дыхания. Транспорт газов и других необходимых организму веществ осуществляется с помощью кровеносной системы. Функция дыхательной системы сводится лишь к тому, чтобы снабжать кровь достаточным количеством кислорода и удалять из нее углекислый газ.
В XX веке человек активно вторгся в естественные процессы всех оболочек Земли. Главным источником загрязнения воздуха, которым мы дышим, являются промышленные предприятия, ежегодно выбрасывающие в атмосферу огромное количество вредных отходов. В первую очередь повышенное содержание в воздухе химических веществ вызывает заболевания органах дыхания, особенно среди детей. В 2007 году удельный вес болезней органов дыхания в структуре общей первичной заболеваемости детей составил 64,3%, а у подростков - 55,5%. Величины показателей заболеваемости органов дыхания у детей в 4,8 раза больше, чем у взрослых, и в 1,5 раза больше, чем у подростков. Следует уделять данной проблеме значительное внимание, строить очистительные сооружения, заниматься озеленением городов, использовать экологически чистые технологии.
Важной социальной проблемой, влекущей за собой заболевания органов дыхания, является курение. Среди молодежи необходимо вести активную пропаганду здорового образа жизни. Медицинскому персоналу следует проводить в школах и других учебных заведениях беседы об успешности человека во всех сферах деятельности, если он откажется от вредных привычек.
Большее внимание следует уделять профилактическим мероприятиям. «Болезнь легче предупредить, чем победить!» Поскольку в нашей стране профилактике не уделяется внимания, данный лозунг должен чаще звучать на различных общественных мероприятиях и активно внедряться в общество. На предприятиях следует проводить ежегодные медосмотры и вести грамотную диагностику для выявления заболеваний на ранних стадиях.
Список используемых источников
1. Киселенко Т.Е., Назина Ю.В., Могилева И.А. Болезни органов дыхания. - Ростов-на-Дону: Феникс, 2005. 288 с. ISBN 978-5-699-124-7
2. Практическая новейшая медицинская энциклопедия: Все лучшие средства и методы академической, традиционной и народной медицины / Пер. с англ. Ю.В. Безкановой. - М.: АСТ Астрель, 2010. 606 с. ISBN 9-749-0014-7
3. Чабаненко С.Н. Массаж при заболеваниях органов дыхания. - М.: Вече, 2004. 176 с.
4. Василенко В.Х. Внутренние болезни. М., 1996. - 264 с.
5. Смолева Э.В. Сестринское дело в терапии с курсом первичной медицинской помощи. Ростов-на-Дону, 2006. - 208 с.
6. Большая медицинская энциклопедия. М., 1989.
Размещено на Allbest.ru
...Подобные документы
Понятие, характеристика, симптомы и особенности протекания болезней органов дыхания. Симптомы и особенности протекания бронхиальной астмы. Первичная профилактика заболевания астмы у детей. Симптомы выраженного обострения, патологические состояние.
курсовая работа , добавлен 04.05.2015
Профилактика заболеваний органов дыхания и бронхиальной астмы. Характерные симптомы и особенности протекания бронхиальной астмы как болезни органов дыхания. Основные этапы проведения профилактических мер по предупреждению возникновения бронхиальной астмы.
реферат , добавлен 21.05.2015
Инкубационный период острой респираторной вирусной инфекции. Распространение инфекционного заболевания - туберкулеза. Симптомы и профилактика болезни. Клинические проявления бронхиальной астмы, аллергического ринита. Влияние курения на органы дыхания.
презентация , добавлен 12.03.2014
Рост заболеваемости бронхиальной астмой у взрослых и у детей раннего возраста в ХХ веке. Причины аллергического воспаления в бронхах: ингаляционные аллергены, инфекционные заболевания органов дыхания. Применение фитотерапии для лечения бронхиальной астмы.
реферат , добавлен 28.12.2012
Болезни системы дыхания и сердечно-сосудистой системы как причины развития острой дыхательной недостаточности. Классификация дыхательной недостаточности, методы ее диагностики и оценки. Исследование функции внешнего дыхания, неотложная помощь при болезни.
презентация , добавлен 26.04.2014
Бронхиальная астма: общая характеристика. Симптомы-предвестники приступов бронхиальной астмы. Порядок оказания помощи при остром приступе. Семь сигналов, по которым можно принять решение о необходимости посещения врача или кабинета неотложной помощи.
презентация , добавлен 14.11.2016
Причины болезней органов дыхания. Бронхит: общее понятие, основной симптом. Пневмония как острое инфекционно-воспалительное заболевание, при котором поражается легочная ткань. Тромбоэмболия легочной артерии как закупорка ветки легочной артерии тромбом.
презентация , добавлен 18.01.2015
Факторы, способствующие заболеваниям органов дыхания у детей. Последствия нарушения деятельности органов дыхания. Клинические симптомы острого ларингита. Приступы удушья при ложном крупе. Тяжесть протекания дифтерии гортани. Острый и хронический бронхит.
презентация , добавлен 09.10.2014
Анатомо-физиологические особенности дыхательной системы у детей. Симптомы бронхиальной астмы. Диагностика пневмонии, лечение. Изучение использования методов электрофореза и ингаляционной терапии в реабилитации больных с заболеваниями органов дыхания.
курсовая работа , добавлен 18.12.2015
Основные виды острой дыхательной недостаточности (ОДН) и их характеристика. Нарушение ритма дыхания и его патологических форм при центрогенной, нервно-мышечной, париетальной, бронхо-легочной ОДН. Определение этиологии ОДН и ее патогенетических механизмов.
Это острое воспаление слизистой носа, носоглотки и гортани. Причиной заболевания часто выступают переохлаждения, влажная и ветреная погода, инфекции. Болезнь начинается постепенно, сначала першит в носоглотке, затем начинается сильный насморк, кашель, боль в мышцах. Температура обычно нормальная, но может и повыситься. При прослушивании стетофонендоскопом дыхание в легких нормальное. При лечении болезнь проходит через несколько дней.
Лечение
При повышенной температуре постельный режим. Назначают аспирин в таблетках по 0,5 3-4 раза в день, парацетамол по 2 таблетки (1,0) 2 раза день. Если заложен нос, в обе ноздри капать нафтизин 4-6 раз в день. Антибиотики не назначать. Больному давать обильное питье (чай, сок, теплое молоко с 1/2 чайной ложки соды).
Острый ларингит
Острое воспаление слизистой гортани. Проявляется как отдельное заболевание, однако чаще всего это дальнейшее развитие катара верхних дыхательных путей. Причина заболевания — переохлаждение, употребление холодной воды, злоупотребление алкоголем, сильное курение и др. Больной жалуется на осиплость голоса, боль при глотании. Часто возникает сухой надсадный кашель, незначительно повышается температура.
Симптомы ларингита
Лечение
Лечение такое же, как и при катаре верхних дыхательных путей. Горло полоскать раствором фурацилина 8-10 раз в день. Назначают тусупрекс по 1 таблетке 3 раза в день. Запретить разговаривать, употреблять алкогольные напитки.
Острый бронхит
Острое воспаление слизистой бронхов. Часто встречается при холодной, влажной, ветреной погоде, при вдыхании раздражающих материалов. Большое влияние имеет снижение сопротивляемости организма. Обычно заболевание начинается с симптомов, подобных симптомам катара верхних дыхательных путей. Сначала кашель сухой, болезненный. Болит грудь. Позднее, в результате увеличения секреции слизистой бронхов, начинается влажный кашель. Если возникает инфекция, мокрота приобретает желтоватый цвет -гнойный. Иногда в груди слышны «свистящие» звуки, что свидетельствует о сужении просвета бронхов при вдохе. Больной жалуется на общую слабость, головную боль, одышку. Температура повышается до 37,1-37,5 градусов С, в редких случаях температура поднимается выше. Через 1-2 недели больной выздоравливает. При прослушивании стетофонендоскопом в легких могут быть слышны сухие или влажные хрипы.
Лечение
Постельный режим. Назначить бисептол по 2 таблетки 2 раза в день. При надсадном кашле назначить тусупрекс по 1 таблетке 3 раза в день, при влажном кашле — лазолван по 1 таблетке 2 раза в день. Если температура в течение 2 дней не падает, назначить ампициллин по 2 таблетки (0,5) 4 раза в день. Рекомендуется теплое питье с добавлением 1/2 чайной ложки соды на стакан.
Острое воспаление легких
Воспаление легочной ткани. Причины воспаления различны: вирусы, бактерии, условия для размножения которых создает организм, ослабевший в результате переохлаждения, переутомления, злоупотребления алкоголем. Часто воспаление легких начинается на фоне острого катара верхних дыхательных путей или острого бронхита, но может начаться и внезапно.
Внезапно начинается озноб, температура повышается до 39 градусов С. Больной жалуется на общую слабость, потоотделение, боли в груди, усиливающиеся при кашле. Позднее у больного начинается влажный кашель. При температуре тела 40 градусов С у больного может начаться бред. При прослушивании стетофонендоскопом в месте воспаления дыхание не прослушивается или слышны влажные хрипы.
 Симптомы воспаления легких
Симптомы воспаления легких
Неотложная помощь
Постельный режим. Назначить ампициллин по 2 таблетки (0,5) 4 раза в день или бисептол 480 по 2 таблетки 2 раза в день.
При сухом кашле назначить тусупрекс по 1 таблетке 3 раза в день, позднее — лазолван по 1 таблетке 2 раза в день. От температуры — парацетамол по 2 таблетки 2-3 раза в день или аспирин по 2 таблетки (0,1) 2 раза день. Если температура в течение 3 суток не падает, а состояние больного не улучшается, назначить внутримышечно гентамицин по 80 мг 3 раза в день. Для поддержания сердечной деятельности назначают капли валокордина. Если частота пульса выше 100, назначить 10 мг анаприлина. Если состояние больного не улучшается, госпитализировать в ближайшем порту.
Это заболевание, возникающее в результате сокращений бронхов (спазмов) и отека слизистой, вследствие чего уменьшается просвет бронхов. Приступы бронхиальной астмы часто провоцируются определенными материалами, называемыми аллергенами. Аллергенами могут выступать цветочная пыльца, кошачья и собачья шерсть, пища для аквариумных рыбок, медикаменты, пищевые продукты (крабы, яйца) и др. Но чаще всего установить истинную причину невозможно. Приступы бронхиальной астмы учащаются в холодные и влажные периоды года.
Приступ бронхиальной астмы может начинаться постепенно, но как правило возникает внезапно. Больной неожиданно начинает ощущать удушье, дыхание становится шумным, свистящим. Вдох короткий, выдох длинный, затрудненный. В дыхании участвуют все межреберные мышцы. Для облегчения дыхания больной вынужден сидеть, наклонившись вперед. Лицо больного покрыто потом, приобретает синюшный оттенок. Во время приступа нередко возникает сухой кашель. После приступа у больного отходит вязкая стекловидная мокрота. Обычно приступ бывает кратковременным, но иногда может продолжаться в течение нескольких часов.
Приступ бронхиальной астмы следует отличать от удушья, когда в дыхательные пути попадает инородное тело. В таких случаях длинным и затрудненным бывает вдох.
 Симптомы бронхиальной астмы
Симптомы бронхиальной астмы Неотложная помощь
Больного посадить, освободить от стесняющей дыхание одежды. Подкожно ввести 0,3-0,4 мл 0,1% адреналина. Назначить эуфиллин (аминофиллин) по 2 таблетки 4 раза в день. Если приступ продолжается, инъекции адреналина можно повторять каждые 1-3 часа.
Больные, страдающие бронхиальной астмой, как правило имеют свои медикаменты и знают, как ими пользоваться для прекращения приступа.
Предлагается к прочтению:
9768 0
Острая пневмония
Острая пневмония - общее заболевание организма с преимущественным вовлечением в воспалительный процесс респираторного отдела легких. Это весьма распространенное заболевание с довольно высокой летальностью (по преимуществу среди больных пожилого и старческого возраста). Этиологически острые пневмонии могут быть связаны с бактериями (пневмококк, стафилококк, стрептококк, Фридлендера и др.), вирусами, микоплазмой, риккетсиями, а также с воздействием химических и физических факторов.В патогенезе их существенную роль играет нарушение иммунологической реактивности организма, дренажной и защитной функции воздухопроводящих путей; в одних случаях первостепенное значение имеет экзогенный (патогенный возбудитель), в других - эндогенный (активизация эндогенной микрофлоры на фоне снижения реактивности макроорганизма) пути возникновения заболевания. Различают долевые, очаговые и интерстициальные пневмонии.
Крупозная пневмония
Это острое инфекционное заболевание, характеризующееся поражением одной (иногда более) доли легкого или ее значительной части фибринозным воспалительным процессом и своеобразным циклическим течением. Возбудитель - патогенный пневмококк. В типичных случаях заболевание начинается остро с озноба (в 80%), быстрого повышения температуры -до 39-40°С, болей в грудной клетке при дыхании, головной боли, реже - рвоты. При поражении базальной плевры боль локализуется в эпигастральной (реже - в подвздошных) области.Ранним признаком является и кашель, сначала с трудно откашливаемой вязкой мокротой слизисто-гнойного характера, затем приобретающей красный или ржавый вид. При объективном исследовании больной нередко занимает вынужденное положение (чаще на больном боку), лицо гиперемировано (более значительно - на больной стороне), на губах часто герпетические высыпания, слизистые имеют синюшный оттенок, склеры иктеричны. Дыхание поверхностное, до 30-40 в мин.
Пульс учащен - до 110-120 уд/мин, иногда аритмичный (экстрасистолия); артериальное давление часто снижено. Границы относительной сердечной тупости могут быть расширены в поперечнике, тоны приглушены, на верхушке - часто систолический шум. На ЭКГ - признаки перегрузки правых отделов сердца, смещение сегмента ST, изменения зубца Т; встречаются нарушения ритма и проводимости.
Физикальные изменения со стороны органов дыхания зависят от локализации и объема поражения, а также от фазы патологического процесса. В первые сутки заболевания над зоной поражения определяется укорочение перкуторного звука с тимпаническим оттенком, дыхание ослабленное с усиленным выдохом, часто выслушивается крепитация, на ограниченном участке влажные (мелкопузырчатые) хрипы.
В последующие дни перкуторный звук становится тупым, дыхание - бронхиальным с большим количеством влажных хрипов, нередко определяется шум трения плевры, бронхофония усилена. В стадии разрешения болезни дыхание становится жестким (а в дальнейшем - везикулярным), появляется конечная крепитация, количество влажных хрипов уменьшается, тупость становится менее интенсивной, бронхофония нормализуется.
Атипично крупозная пневмония протекает следующим образом:
- у детей начинается остро, но без озноба, общее состояние тяжелое из-за выраженной интоксикации; часто боли в животе, похожие на приступ аппендицита;
- у стариков характеризуется общим тяжелым состоянием при умеренном подъеме температуры и скудных физикальных данных;
- у алкоголиков наблюдается тяжелое течение с бредом (вплоть до картины белой горячки);
- у больных с верхушечной локализацией - тяжелое течение при весьма скудных физикальных данных.
Дифференциальная диагностика проводится с очаговой (сливной) пневмонией, фридлендеровской пневмонией, экссудативным плевритом, туберкулезной лобарной пневмонией.
Неотложная помощь: 1) при сильных болях - 2-4 мл 50% раствора анальгина или 5 мл баралгина с 1 мл 1% раствора димедрола внутримышечно; 2) подкожно или внутривенно 2 мл кордиамина или 2 мл 10% раствора сульфокамфокаина; при тяжелом состоянии - 0,5 мл 0,05% раствора строфантина или 1 мл 0,06% раствора коргликона внутривенно; 3) оксигенотерапия; 4) при резком снижении артериального давления -внутривенно капельно 200-400 мл полиглюкина и 100-200 мл гидрокортизона (или 60-120 мг преднизолона, или 4-8 мг дексаметазона).
Больной срочно должен быть доставлен (лежа, на носилках) в пульмонологическое отделение. Если госпитализация невозможна, следует начать антибактериальную терапию (под контролем участкового врача). При крупозной пневмонии наиболее эффективны антибиотики пенициллинового ряда (перед введением следует выяснить аллергологический анамнез, произвести внутрикожную пробу на чувствительность к пенициллину).
Фридлендеровская пневмония
Возбудитель - клебсиела. Поражает главным образом мужчин пожилого возраста, страдающих алкоголизмом или каким-либо истощающим хроническим заболеванием. Начинается остро с озноба, болей в боку и кашля. Лихорадка постоянная или ремиттирующая, у стариков может отсутствовать. Мокрота вязкая, часто окрашена кровью. Физикальные данные нередко скудны (ослабленное дыхание, умеренное количество влажных хрипов), течение болезни тяжелое. Прогноз серьезный, летальность высокая.Методика лечения та же, что и при крупозной пневмонии, но следует иметь в виду, что сульфамиды и препараты пенициллинового ряда при фридлендеровской пневмонии неэффективны; нужно применять антибиотики широкого спектра действия (цепорин, канамицин и др.).
Очаговые пневмонии протекают менее тяжело и редко требуют проведения неотложных мероприятий.
Острый бронхиолит
Встречается у детей, пожилых и ослабленных людей. В основе патологического процесса лежит воспаление слизистой оболочки бронхиол с набуханием и некрозом, закупоркой просвета бронхиол воспалительным экссудатом, нарушающей вентиляцию легких. Началу заболевания может предшествовать острый трахеобронхит. Больные возбуждены, занимают в постели полусидячее положение, лицо одутловато, отмечается синюшность с сероватым оттенком, акроцианоз.Одышка до 40 дыханий в минуту. Дыхание поверхностное, кашель редкий, с трудно откашливаемой мокротой слизисто-гнойного характера. При перкуссии -легочный звук с тимпаническим оттенком, ограничение экскурсии легких. На фоне жесткого дыхания выслушиваются влажные и сухие свистящие хрипы. Дыхательная недостаточность нередко сопровождается сердечной (из-за повышения давления в малом кругу кровообращения).
Сердце увеличено в размерах, тоны приглушены, акцент II тона на легочной артерии. Тахикардия - 100-140 уд./мин. Отмечается увеличение печени, появляются отеки на ногах. Течение болезни тяжелое. Если в течение 2-3 дней не удается улучшить дренажную функцию бронхов, прогноз крайне неблагоприятен (летальный исход наступает при прогрессировании острой легочно-сердечной недостаточности).
Неотложная помощь: 1) строгий постельный режим; 2) оксигенотерапия (40% смесь кислорода с воздухом); 3) 0,25-0,5 мл 0,05% раствора строфантина в смеси с 10 мл 5% раствора глюкозы внутривенно медленно (а также коргликон, дигоксин); 4) 10 мл 2,4% раствора эуфиллина внутривенно медленно на глюкозе (или капельно); 5) отхаркивающие средства (терпингидрат, ингаляции 2% раствора натрия бикарбоната, трипсина и др.); 6) антибиотики (пенициллин, цепорин); 7) преднизолон в дозе 30-60 мг внутривенно; 8) мочегонные препараты (фурасемид, урегит); 9) экстренная госпитализация в терапевтическое (пульмонологическое) отделение.
Бронхиальная астма
Бронхиальная астма - хроническое, рецидивирующее заболевание аллергической или инфекционно-аллергической природы, клинически проявляющееся приступами удушья. Среди населения городов развитых стран заболеваемость составляет 1-2% и более. В основе патогенеза бронхиальной астмы лежат аллергические реакции немедленного и замедленного типов. В реакции антиген—антитело выделяются активные вещества -серотонин, гистамин, брадикинин и др., развивается дисиммуноглобулинемия (повышается содержание IE и уменьшается — IA и IG). Во время приступа удушья имеют место бронхоспазм, гиперсекреция и отек слизистой оболочки бронхов.Клиника приступа бронхиальной астмы довольно типична: удушье часто возникает внезапно, ночью (иногда ему предшествуют кашель, чихание, насморк); больной принимает вынужденное сидячее положение. Грудная клетка находится в инспираторном положении; обращают на себя внимание затруднение выдоха, шумное, свистящее дыхание, нередко - синюшность губ, щек, кончика носа. Мокрота в начале приступа отделяется с трудом, на вид - густая, вязкая, светлая. При перкуссии грудной клетки - коробочный звук, подвижность нижних краев легких ограничена.
При аускультации на фоне ослабленного дыхания определяются свистящие хрипы как на вдохе, так и, особенно, на выдохе. Тоны сердца глухие, пульс частый. АД нередко повышается. На ЭКГ во время приступа: увеличенный, заостренный, уширенный зубец Р во II и III стандартных отведениях. Продолжительность приступа различна: от нескольких минут до нескольких часов. Завершение приступа знаменуется появлением большого количества мокроты, восстановлением дыхания, уменьшением количества хрипов и признаков эмфиземы легких.
Однако в ряде случаев приступ не купируется и переходит в астматическое состояние. Это состояние удушья, которое обусловлено стойким и длительным нарушением бронхиальной проходимости, не поддающимся длительно (более суток) обычным методам лечения. Основными причинами приступа являются отек слизистой оболочки бронхиол, сгущение мокроты и нарушение ее выведения; второстепенное значение имеет спазм гладкой мускулатуры бронхов. Возникновению астматического состояния могут способствовать обострение хронического бронхита, отмена глюкокортикоидных гормонов, прием снотворных средств, бессистемный прием симпатомиметических средств.
Существенным моментом является возникновение глубокой блокады бета-адренергических структур гладкой мускулатуры бронхов и закупорка их просвета вязкой мокротой. В результате развивается газовый и метаболический ацидоз, гиповолемия, повышение концентрации натрия в крови. Это происходит на фоне резистентности адренореактивных структур легких к симпатомиметикам.
По степени тяжести выделяют 3 стадии астматического статуса:
I стадия - стадия сформировавшейся резистентности к симпатомиметикам (стадия отсутствия вентиляционных расстройств или стадия компенсации). Больные в сознании; наблюдаются экспираторная одышка, тахипное до 40 в мин, акроцианоз, потливость, умеренная тахикардия; АД может быть несколько повышено. Над легкими выслушивается жесткое дыхание, на фоне которого определяются рассеянные сухие хрипы (в сравнительно небольшом количестве). Количество мокроты уменьшено. Эта стадия обратима, однако летальный исход может наступить из-за многократного применения симпатомиметических средств.II стадия - стадия декомпенсации (стадия прогрессирующих вентиляционных расстройств). Сознание сохранено. Больные возбуждены или. наоборот, апатичны. Выраженная синюшность кожи и слизистых, вены набухшие, лицо одутловато. Дыхание шумное, с участием вспомогательной мускулатуры, резкая одышка. Легкие эмфизематозны. на фоне резко ослабленного дыхания выслушивается небольшое количество сухих хрипов; встречаются участки, где дыхание не выслушивается вообще. Эта стадия прогностически очень опасна, требует немедленного начала интенсивной терапии.
III стадия - стадия гиперкапнической и гипоксической комы. Характерны дезориентация бред, заторможенность и. в конечном итоге, полная потеря сознания. Кома чаще развивается медленно, реже - быстро. Дыхание поверхностное, резко ослабленное. Прогноз весьма тяжелый.
Все больные с астматическим статусом нуждаются в немедленной госпитализации в отделение реанимации и интенсивной терапии (лежа, на носилках с приподнятым головным концом).
Приступ бронхиальной астмы следует дифференцировать с бронхоспастическим вариантом сердечной астмы, развивающимся нередко у пожилых людей, больных ХИБС или инфарктом миокарда (особенно на фоне хронического бронхита).
Неотложные лечебные мероприятия включают:
- мероприятия, направленные на снятие спазма бронхов (стимуляторы бета-адренорецепторов, эуфиллин);
- применение противоотечных средств (глюкокортикоидные гормональные препараты, ингибиторы протеолитических ферментов);
- санацию трахеобронхиального дерева (при астматическом статусе);
- оксигенотерапию и ИВЛ;
- коррекцию метаболизма.
Широко применяют и алупент или астмопент (орципреналин), вызывающий хороший бронхорасширяющий эффект (3-4 вдоха по 0,75 мг, а также подкожно внутримышечно по 1-2 мл 0,05% раствора или внутривенно по 1 мл 0,05% раствора медленно, в разведении). Следует иметь в виду, что препарат может вызывать тахикардию, а также парадоксальное усиление бронхоспазма на фоне применения других адреномиметических средств. Изопреналин (изопропилнорадреналин, изопротеренол, изупрел, эуспиран, новодрин, изадрин) стимулирует В1- и В2-адренорецепторы.
Наряду с выраженным бронхоспастическим действием вызывает тахикардию (на фоне гипоксии возможно развитие аритмий). Адреналин, возбуждающий не только В-рецепторы, но и а-рецепторы, используется редко из-за риска возникновения побочных явлений (гипертензии, тахикардии, аритмии): при отсутствии противопоказаний вводят подкожно 03-05 мл 0,1% раствора. Надежным бронхолитическим эффектом обладает эуфиллин. который вводят внутривенно по 10 мл 2,4% раствора в смеси с 10 мл 40% раствора глюкозы в течение 3-5 минут.
Больные с купированным приступом бронхиальной астмы при ранее установленном диагнозе не подлежат экстренной госпитализации, но лица с первичным приступом должны быть госпитализированы.
Неотложная терапия больных с астматическим статусом начинается (и продолжается во время транспортировки) с внутривенного капельного введения 15-20 мл 2,4% раствора эуфиллина и 60-90 мг преднизолона в смеси с 500 мл 5% раствора глюкозы. При отсутствии противопоказаний вводят 5 тыс. ед. гепарина (в дальнейшем суточная доза составляет 20 тыс. ед.). Терапия преднизолоном продолжается и в стационаре (суточная доза может достигать 10 мг/кг).
Оксигенотерапия используется с самого начала оказания помощи больным с астматическим статусом (с помощью аппаратов КИ-3, КИ-4 или через любой аппарат для ингаляционного наркоза кислород подают в равной смеси с воздухом с положительным давлением в конце выдоха), В случае угнетения дыхания необходим переход на вспомогательную ИВЛ. Прямым показанием для перехода на ИВЛ на догоспитальном этапе является астматический статус III степени - гиперкапническая и гипоксемическая кома.
На догоспитальном этапе предпочтительнее ИВЛ осуществлять ручным способом с помощью аппаратов типа РДА или ДП-10 (мешок АМБУ), при этом частота дыхания постепенно снижается - до 12—16 в минуту. Следует помнить, что ИВЛ у таких больных может осложняться напряженным пневмотораксом.
Все больные с астматическим статусом нуждаются в срочной госпитализации в палату интенсивной терапии и реанимации, для чего используются бригады интенсивной терапии или специализированные бригады СП.
Б.Г. Апанасенко, А.Н. Нагнибеда
Краткий обзор основной клинической симптоматики.
Бронхит- воспаление слизистой оболочки бронхов, возникающее в результате инфицирования или действия аллергенов. По течению болезни различают острые и хронические. Острому бронхиту, как правило, предшествует заболевания верхних дыхательных путей.
В начале болезни ухудшается самочувствие больного, повышается температура тела, появляется охриплость,боль и саднение в горле и за грудиной, затем - сухой болезненный кашель. Через несколько дней отхаркивание становится более легким, мокрота выделяется в большом количестве.
При несвоевременно начатом лечении и недостаточном уходе острый бронхит может перейти в хронический, осложнится пневмонией, ревматизмом, отитом, острым нефритом.
Лечение и уход. Больному назначают постельный режим и лечение антибиотиками либо сульфаниламидными препаратами.
Комнату часто проветривают, при потливости - регулярно переодевают. Для разжижения мокроты и облегчения откашливания больному дают отвары мать -и- мачехи, подорожника, корня алтея, солодки, горячее молоко с содой или минеральной водой. Полезны щелочные ингаляции, согревающие компрессы на ночь, натирание камфорным маслом с последующим укутыванием, горчичники и банки. Пища больного должна быть калорийной, легкоусвояемой, неострой.
Очаговая пневмония (бронхопневмония) характеризуется воспалением легких с поражением легочных пузырьков (альвеол) и окружающих тканей, охватывающее небольшой участок легкого. Возбудителями являются различные микробы и вирусы. Дыхательные пузырьки легких при очаговой пневмонии заполняются жидким слизисто- гнойным содержимым. Чаще развивается как осложнение других заболеваний таких, как грипп, бронхит, реже как первичное заболевание.
Болезнь начинается с простуды. Кашель постепенно усиливается, и через 1-2 недели после начала заболевания появляется довольно легко
Заболевания органов дыхания
К основным признакам заболеваний органов дыхания относятся кашель, выделение мокроты, кровохаркание, боль, одышка, легочное кровотечение.
Кашель - это рефлекторный защитный акт, состоящий из непроизвольных форсированных выдыхательных движений, обусловленных раздражением преимущественно слизистой оболочки дыхательных путей.
Кашель различают: 1) по продолжительности - приступообразный, периодический, непрерывный, короткий; 2) по тембру - лающий, сиплый, беззвучный. 3) в зависимости от мокроты - влажный (с выделением мокроты), сухой (без мокроты).
Мокрота - отделяемое слизистых оболочек дыхательных путей, сопровождающее кашель и выбрасываемое наружу (слизистая, серозная, гнойная, кровянистая, смешанная.)
Кровохарканье - выделение крови из дыхательных путей в виде прожилок с мокротой либо отдельных плевков кровью.
Легочное кровотечение - выделение крови из дыхательных путей в большом количестве.
Одышка - расстройство частоты, ритма и глубины дыхания, сопровождающееся ощущением недостатка воздуха. Одышка является приспособительной реакцией организма при усиленном физическом напряжении или болезненных поражениях организма.
Удушье - это резко выраженная одышка, сопровождающаяся недостатком в организме кислорода и накоплением углекислого газа.
Астма - это удушье, возникающее приступами (бронхиальная, сердечная.)
Пневмония - острое или хроническое заболевание, характеризующееся воспалением паренхимы и (или) интерстициальной ткани легких. Большинство острых пневмоний являются паренхиматозными и делятся на крупозные (долевые) и очаговые (дольковые).
Этиология, патогенез: на легочную ткань воздействуют бактерии (пневмо-, стафило- и стрептоккоки, иногда кишечная палочка), вирусы, микоплазмы, грибы, физические и химические факторы, аллергические реакции. Возбудитель проникает бронхогенным, гематогенным и лимфогенным путями.
Симптомы и течение - зависят от возбудителя, характера и фазы течения, осложнений.
Крупозная пневмония обычно начинается остро: появляются озноб, температура до 39-40С, боли при дыхании на пораженной стороне, «ржавая» или гнойная вязкая мокрота с примесью крови. Состояние больного тяжелое, кожные покровы лица гиперемированы или цианотичны. Дыхание учащенное, поверхностное, грудная клетка отстает в акте дыхания на стороне пораженного легкого.
Очаговые пневмонии, или бронхопневмонии, возникают как осложнения острых или хронических воспалений верхних дыхательных путей и бронхов у больных с застойными легкими, тяжелыми, истощающими организм болезнями, в послеоперационном периоде. Заболевание начинается ознобом, повышается температура до 38-38,5С, появляется кашель, сухой или со слизисто-гнойной мокротой, слабость, одышка.
Хроническая пневмония характеризуется кашлем с мокротой в течении многих месяцев, лет, одышкой в начале при физической нагрузке, потом в покое.
Осложнение - экссудативный плеврит, абсцесс легких, спонтанный пневмоторакс, нефрит, гепатит, перикардит, эндокардит, менингит.
Лечение: стационарное, показан постельный режим, механически химически щадящая диета с ограничением поваренной соли. Назначают антибиотики (пенициллин, ампициллин, гентамицин, кефзол и т.д.), сульфаниламиды (бисептол, сульфадимезин, сульфален и т.д.), бронхо- и муколитики (эуфиллин, бромгексин, теофедрин), жаропонижающие (анальгин, аспирин), витамины, при необходимости сердечно-сосудистые препараты, увлажненный кислород.
Бронхиальная астма - это заболевание инфекционно-аллергической природы. Бронхиальная астма проявляется спазмом бронхов, отеком их слизистой оболочки, скоплением в них вязкой мокроты. Все это приводит к нарушениям дыхания разной степени тяжести. В течение заболевания периодически отмечается обострения, при которых у человека возникают приступы удушья.
Признаки:
Больной чувствует стеснение в груди, у него появляется сухой, мучительный, навязчивый кашель
Дыхание больного затруднено, выдох удлиняется
При дыхании слышны сухие свистящие и жужжащие хрипы
Кожные покровы лица становятся синюшными, влажными
пульс учащается
Больной во время приступа садится, упирается в кровать руками или встает, упираясь руками в стол. Такое положение облегчает дыхание. так как в работу включается дополнительные дыхательные мышцы плечевого пояса и шеи.
Оказание помощи:
1. Успокоить больного, освободить его от стесняющей одежды. Необходимо обеспечить приток свежего воздуха.
2. Дать 1 таблетку димедрола, 1 таблетку эуфиллина, 1 таблетку но-шпы.
3. Больному следует вдыхать из карманного ингалятора сальбутамол, или астмопент, или алупент, или беротек, делая, не более 3 вдохов одного из перечисленных препаратов с интервалом в 15 минут.
4. Сделать горячую ножную ванну.
5. Поить больного большим количеством жидкости для разжижения мокроты и лучшего ее отхождения: щелочное питье (боржоми, содовое питье), отвар или настой отхаркивающих трав (корень алтея, трава термопсиса). Объем жидкости должен быть не менее 1-1,5 л. Растворы давать в подогретом виде.
Первым признаком окончания приступа является начало отхождения мокроты и уменьшения ощущения удушья.
Кровохарканье и легочное кровотечение. Кровохарканье - выделение крови из дыхательных путей с мокротой в виде прожилок либо отдельных плевков, должно внушать опасение, так как нельзя быть уверенным, что оно не перейдет в угрожающее для жизни легочное кровотечение - выделение крови из дыхательных путей в большом количестве. Для оказания медицинской помощи необходимо отличать легочное кровотечение от желудочного. При кровотечении из легких кровь появляется во время покашливания, она алого цвета, пенистая, щелочной реакции. Желудочное кровотечение появляется после предшествующей тошноты и сопровождается рвотными движениями, кровь перемешана с пищей, имеет темноватый оттенок и кислую реакцию. При легочном кровотечении больному следует оказать неотложную помощь. Ему придают сидячее положение с наклоном вперед, устраняют физическое и эмоциональное беспокойство, к груди прикладывают пузырь со льдом. Затем вводят средства, повышающие свертывание крови: 10% раствор кальция хлорида - 10 мл внутривенно, 1% раствор викасола - 1-2 мл внутримышечно, 5% раствор аминокапроновой кислоты - до 100 мл внутривенно капельно, переливают одногруппную кровь - 10-100мл. Пищу и питье дают в холодном виде, рекомендуют глотание кусочков льда.
Уход за больными с заболеваниями органов дыхания. Правильный уход при заболеваниях органов дыхания существенно влияет на исход болезни и предупреждает осложнения. Необходимо уделять особое внимание тяжелобольным, старикам и детям, у которых наиболее вероятны осложнения. У больных с тяжелым течением пневмонии, абсцессом легких во время приступа бронхиальной астмы возможно развитие острой сердечно- сосудистой недостаточности, в этих случаях особенно нужно следить за частотой дыхания. При возникновении одышки больного необходимо приподнять, освободить от тесной одежды, обеспечить приток свежего воздуха. При сухом кашле, который раздражает дыхательные пути, больным дают теплое молоко с пищевой содой (1/4 чайной ложки на стакан или пополам с минеральной водой), значительное облегчение им приносят банки, горчичники. При сильном отделении мокроты больной должен пользоваться плевательницей, его необходимо научить правилам дезинсекции, надо помочь найти состояние, при котором наиболее полно и свободно отходит мокрота. Если больного лихорадит, регулярно измеряют и записывают температуру тела, при ознобе согревают грелками, дают обильное теплое питье. При сильном потоотделении часто меняют белье. Больным бронхиальной астмой объясняют правила пользования индивидуальным ингалятором.
Температура тела здорового человека является относительно постоянной. Температура тела человека колеблется в пределах 36,4-36,7 0 С с возможными суточными колебаниями в 0,1-0,6 0 С. В прямой кишке, влагалище, полости рта, температура на 0,4 0 С выше, чем в подмышечной впадине, у новорожденных в паховой складке она достигает 37,2 0 С. Термометрия - измерение температуры тела - проводится медицинским ртутным термометром. Его шкала рассчитана на диапазон температур от 34 до 42 0 С с ценою одного деления 0,1 0 С. Температуру тела обычно измеряют в подмышечной области (у детей иногда в паховой складке), прямой кишке, во влагалище. Перед измерением температуры тела подмышечную область насухо вытирают и плотно зажимают в ней термометр на 7-10 мин. Термометрию проводят дважды в день: утром и вечером. При необходимости это делают каждые 2-3 часа. Сохраняют термометры в специальном стакане с дезинфицирующим раствором.
Меры воздействия на кровообращение.
|
Действие |
Выполнение процедуры |
|
|
Компресс - это лечебная многослойная повязка. Холодный компресс |
Холодные компрессы отнимают тепло в месте приложения, вызывают сужение сосудов, что уменьшает кровенаполнение, уменьшает острые воспалительные явления. Показаны в первые сутки после травм мягких тканей, связок, надкостницы, при местных воспалительных явлениях, носовых кровотечениях. |
состоит из сложенной в несколько слоев мягкой ткани, смоченной в холодной воде и слегка отжатой. Пользуются двумя компрессами - один прикладывают на больное место, другой готовят, погружая в холодную воду. Компресс меняют через 2-3 минуты. |
|
Примочка |
Назначаются примочки при ушибах и острых воспалительных заболеваниях кожи и слизистых оболочек. Выполнение процедуры: кусок ткани, сложенный в несколько слоев, смачивают настоем лечебных трав. |
Один из вариантов холодного компресса. Примочка накладывается на несколько минут, а затем ее меняют. Продолжительность процедуры до 40 минут. |
|
Горячий компресс |
Под его воздействием происходит расширение сосудов, что способствует притоку крови и приводит к рассасыванию, снятию спазмов мышц. Назначают для уменьшения головной боли при мигрени, болях в мышцах и суставах. Нельзя применять при острых воспалительных и нагноительных заболеваниях, особенно в брюшной полости. |
Сложенную в несколько слоев ткань погрузите в горячую воду (60-70 0 С) и отожмите. Отжатую ткань положите на больное место. Прикройте ткань клеенкой, а сверху ватой. Можно вместо ваты использовать грелку или шерстяную ткань. При охлаждении поменяйте компресс. |
|
Согревающий компресс |
Задерживает на месте приложения теплоотдачу и испарение. Между кожей и наложенной на не влажной тканью скапливаются водяные пары, нагретые до температуры тела. Согревающий компресс производит равномерное и длительное расширение сосудов, увеличивая приток крови и за счет этого уменьшая венозный застой, воспаление и отек тканей, а также боль. Назначают при воспалительных заболеваниях гортани, суставов, плевры и уплотнениях после инъекций, растяжении связок, ушибах. |
Кусок мягкой ткани, сложенной в несколько раз, смочите в вод комнатной температуры, слегка отожмите и приложите к пораженному месту. Этот слой покройте клеенкой или вощеной бумагой такого размера, чтобы она полностью закрывала намоченную ткань. На клеенку положите слой ваты еще большей площади. Все 3 слоя зафиксируйте несколькими оборотами бинта. Если повязка была наложена правильно, то после ее снятия ткань остается влажной и теплой. |
|
Лекарственные компрессы |
Применяют так же, как согревающий компресс, только место воды используют назначенный лекарственный препарат - спирт, мазь Вишневского и т.д. |
|
|
Пузырь со льдом |
Холод уменьшает боль, отек тканей, кровотечение из мелких сосудов. |
Подготовьте лед в холодильнике или принесите с улицы. Разбейте лед на мелкие кусочки и поместите их в резиновый пузырь, равномерно распределив по дну. После наполнения льдом пузырь должен быть плоским, иначе он неплотно прилегает к телу. Положите на больное место вчетверо сложенное полотенце и сверху положите пузырь со льдом. Холод следует держать не более 20 минут, затем снять и через 10 минут повторить. В общей сложности холод применяют в течение 2 часов. |
|
Горчичники |
Применяют для улучшения кровообращения в зоне применения и для глубокого прогревания. |
Погрузите горчичник в тарелку с теплой водой, чтобы он пропитался. На область наложения горчичников предварительно положите слой ткани, марли и поверх нее укладывайте горчичники. Поверх них положите полотенце и укройте больного. Держите горчичники 15 минут. Если эффект есть, то в области наложения горчичников кожа должна покраснеть. В начале процедуры появляется жжение, которое сменяется ощущением тепла. При появлении красноты, распространяющейся за пределы горчичника, процедуру закончить во избежании ожога. После снятия горчичников протрите кожу сухой мягкой тканью, затем смажьте подсолнечным маслом и тепло оденьте больного. При повышенной чувствительности кожи к горчице у взрослых и у детей можно применять вместо горчичников состав: 1 ст. ложна сухой горчицы, 1 ст. ложка меда, 1 ст. ложка подсолнечного масла, 1 ст. ложка водки. Все перемещать, из полученной массы сделать лепешку и завернуть ее в ткань. Состав закрепите на нужном месте и можно держать несколько часов (лучше всю ночь). При это не бывает жжения, прогревание происходит медленно, но длительно. |
|
Банки медицинские |
Банки применяют с той же целью, что и горчичники. Банки нельзя ставит на область позвоночника, грудины, сердца, молочных желез. |
Уложите больного удобного. Приготовьте: 10 банок, металлическую палочку с намотанной на ее конец ватой, спирт, спички, вазелин. Окуните палочку с ватой спирт и подожгите вату. Быстро введите в банку горящую вату, не касаясь краев, на 1-2 секунды. Сама банка не должна нагреваться. При горении ваты внутри банки воздух вытесняется, создается вакуум и за счет этого банка присасывается к коже. Поставив все банки равномерно по поверхности спины, прикройте больного легким одеялом. Банки следует держать 10-15 минут. Если эффект есть, то в области установленных банок появляются синяки. Если банки не отпадают сами, то прижмите кожу рядом с банкой, чтобы обеспечить приток воздуха. После процедуры тепло укутайте человека. |
|
На 2/3 объема грелки заполните водой, подогретой до 60 0 С. Вытесните из грелки воздух, сжав ее у горловины, и завинтите пробку. Грелка после заполнения должны быть плоской. Проверьте грелку на герметичность, повернув ее пробкой вниз. Оберните полотенцем. Приложите к нужному месту на 20 м. Через 5 минут поинтересуйтесь ощущениями больного. |